选自:中华妇产科杂志2025年3月第60卷第3期
作者:颜志鹏1 史彩霞1 陈晓艳2 彭颗红1 范洁琳11中南大学湘雅医学院附属肿瘤医院湖南省肿瘤医院妇瘤科,长沙 410013;2中南大学
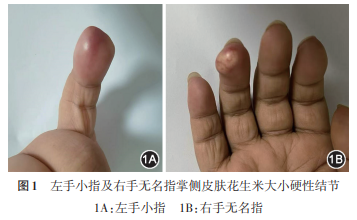
湘雅医学院附属肿瘤医院湖南省肿瘤医院病理科,长沙 410013通信作者:范洁琳, Email:fanjielin@hnca.org.cn引用本文:颜志鹏,史彩霞,陈晓艳,等. 子宫颈鳞癌治疗后手指皮肤转移1例[J]. 中华妇产科杂志,2025,60(03):225-227.DOI:10.3760/cma.j.cn112141-20240823-00470国内外关于子宫颈鳞癌手指皮肤转移的报道罕见。子宫颈癌以直接蔓延和淋巴转移为主,晚期可通过血行转移至肺、肝、骨骼等部位,皮肤转移占同期子宫颈癌患者的0.01%~2%,转移部位主要位于头面部、胸壁、下背部和外生殖器。本文报道了湖南省肿瘤医院诊治的1例子宫颈低分化鳞癌Ⅱa2期患者术后出现肺转移,治疗后又出现左手小指及右手无名指掌侧皮肤转移,确诊皮肤转移后9个月死亡。本文结合既往文献讨论子宫颈鳞癌皮肤转移的临床特点及可能机制,并强调子宫颈鳞癌手部皮肤转移的预后不良,需及时进行诊断及治疗。患者34岁,孕1产1。因“接触性出血1个月余”于2019年1月22日收入本院。患者诉1个月余前同房后出现阴道少量流血,色暗红,可自行停止,至当地医院行阴道镜下子宫颈活检术,术后病理检查提示:(子宫颈)中~低分化鳞癌。入院后妇科检查:外阴正常,阴道左侧后穹隆受侵、变浅;子宫颈直径约4 cm,布满结节状肿物,质脆,触之出血;子宫前位,正常大小,质中,双侧宫旁弹性可;双侧附件区未扪及包块。全腹增强CT检查:子宫颈软组织增厚,结合临床符合子宫颈癌,阴道上段受侵可能;余无异常。胸部CT检查未见明显异常。初步诊断:子宫颈低分化鳞癌,Ⅱa2期。于2019年1月28日行腹腔镜子宫广泛性切除+盆腔淋巴清扫术,术后病理检查提示:(1)(子宫颈)低分化鳞癌,肿物大小为4.3 cm×2.5 cm×1.2 cm,子宫颈间质浸润深度>2/3,可见脉管内癌栓;(2)盆腔淋巴结均未见癌转移;(3)阴道残端、宫体肌壁及左右宫旁组织均未见癌细胞。术后予盆腔外照射,肿瘤剂量4 600 cGy,200 cGy/次,共23次;期间予顺铂40 mg/周同步化疗,放疗结束后补充化疗(多西他赛115 mg+顺铂110 mg)2个疗程。末次治疗时间为2019年5月15日,其后定期复查。2021年3月9日因“咳嗽1个月”复查胸部CT提示双肺多发结节,行支气管镜下活检术,术后病理检查提示:(右肺中叶内侧支气管新生物)符合鳞癌,不除外转移可能。免疫组化检测:细胞角蛋白(CK)、CK5/6、p16、p40、p63、细胞程序性死亡配体1(PD-L1)阳性(+),甲状腺核转录因子1(TTF-1)、新天冬氨酸蛋白酶A(NapsinA)、间变性淋巴瘤激酶(ALK)阴性(-)。2021年3月31日至2022年8月18日行化疗+靶向治疗+免疫治疗,每3周1次控制病情。具体治疗过程如下:紫杉醇+顺铂(或卡铂)+贝伐单抗+卡瑞利单抗,共8个疗程;随后贝伐单抗+卡瑞利单抗,共8个疗程;于2022年5月复查CT提示左肺门及纵隔淋巴结较前增大,考虑疾病进展,改用紫杉醇脂质体+卡铂+贝伐单抗+卡瑞利单抗,共3个疗程。2022年10月出现骨髓抑制Ⅳ度,血小板最低至2×10 9/L,伴间歇性左侧鼻腔出血。骨髓穿刺提示:巨核细胞成熟障碍,未见癌巢,骨髓形态基本正常。血液内科会诊考虑:全血细胞减少,免疫相关性可能性大。予对症支持治疗。患者于2022年12月自觉左手小指及右手无名指掌侧皮肤( 图1 )、右侧前胸和后背肋下皮肤可触及花生米大小硬性结节,有压痛,移动度差。给予活检后病理检查提示:(1)(右手无名指结节)中分化鳞癌;(2)(左手小指结节)高~中分化鳞癌。见 图2 。结合临床病史考虑:子宫颈鳞癌手指皮肤转移。因病情较晚、骨髓抑制及社会因素,患者拒绝治疗要求出院,后电话随访患者于2023年9月在家中去世。子宫颈癌以直接蔓延和淋巴转移为主,晚期可通过血行转移至肺、肝、骨骼等部位,皮肤转移罕见,占同期子宫颈癌的0.01%~2% [ 1 , 2 ] 。Shen等 [ 3 ] 统计了8 171例子宫颈癌患者中有6例皮肤转移,发生率为0.07%,转移部位主要位于头面部、胸壁、下背部和外生殖器。Dai等 [ 4 ] 报道了1例33岁子宫颈鳞癌Ⅳb期患者接受了6个疗程的免疫治疗和化疗,并对转移性残留灶和子宫颈原发肿瘤进行放疗后,患者的头皮和躯干出现了多个结节,包括左侧腋窝、腹部和左侧背部,穿刺后病理检查证实为转移性鳞癌。Takagi等 [ 5 ] 报道了1例子宫颈癌Ⅱb期患者术后行同步放化疗后8个月,随访期间出现头皮转移,该患者在明确诊断皮肤转移后仅接受了局部放疗,并在治疗后数月内死亡。1. 临床特点:子宫颈鳞癌皮肤转移的临床表现多种多样。文献报道的皮肤病变包 括红斑、结节、溃疡和糜烂,其中大多数是无症状的 [ 6 ] 。因此,其临床诊断具有挑战性,需要结合组织病理学、辅助检查和肿瘤病史才能作出诊断。皮肤转移性鳞癌一般不会影响表皮 [ 7 ] 。本例患者的病变主要位于表皮下方,与周围正常皮肤没有过渡移行。组织病理学检查方面,HE染色下的形态与原发病灶相似,显示出典型的鳞癌特征;免疫组化检测特异性鳞癌标志物,如CK5/6、p16、p63和p40呈(+)。随着免疫疗法在复发性和晚期子宫颈癌中的应用越来越多,对于因免疫检查点抑制剂而产生皮肤毒性的患者,应更加注意排除皮肤转移。2. 转移机制:子宫颈鳞癌皮肤转移的机制目前尚不清楚。恶性肿瘤皮肤转移可能出现在其淋巴结区域,如前列腺癌腹股沟淋巴结转移后出现下腹部、阴囊和阴茎的皮肤转移 [ 8 ] ;子宫颈鳞癌腹股沟淋巴结转移后出现外阴、大腿根部和下腹部皮肤转移 [ 9 ] 。而远距离皮肤转移,血行转移的解释可能更合理,癌细胞脱落后进入血液循环形成微小癌栓,在皮肤小血管内滞留,加上免疫功能低下,免疫活性细胞难以清除血液循环中的微小癌栓,致使其不断生长而形成皮肤结节样病灶。这可能与血液中肿瘤细胞的数量、肿瘤细胞与毛细血管的粘连性以及机体的免疫功能等因素有关。Pertzborn等 [ 10 ] 报道了子宫颈癌放置静脉导管部位的转移,进一步证实了血行转移的假设。3. 预后:子宫颈鳞癌皮肤转移是预后不良的标志,通常发生在肿瘤复发的情况下,从出现皮肤转移到死亡的平均时间为8.5个月 [ 11 ] 。子宫颈鳞癌皮肤转移患者常合并有其他器官的转移,需要基于复发性、转移性子宫颈癌的个体化治疗策略。对于多发病灶或不可切除病灶,给予包括放疗、化疗、靶向治疗、免疫治疗等的联合治疗;对于可切除的病灶,手术后联合放疗可延长生存时间 [ 3 ] 。当子宫颈鳞癌患者出现皮下结节或溃疡等细微体征时,应考虑皮肤转移的可能性,及时进行活检病理检查并选择合适的治疗方案,对于延长患者生存时间和改善生命质量至关重要。
括红斑、结节、溃疡和糜烂,其中大多数是无症状的 [ 6 ] 。因此,其临床诊断具有挑战性,需要结合组织病理学、辅助检查和肿瘤病史才能作出诊断。皮肤转移性鳞癌一般不会影响表皮 [ 7 ] 。本例患者的病变主要位于表皮下方,与周围正常皮肤没有过渡移行。组织病理学检查方面,HE染色下的形态与原发病灶相似,显示出典型的鳞癌特征;免疫组化检测特异性鳞癌标志物,如CK5/6、p16、p63和p40呈(+)。随着免疫疗法在复发性和晚期子宫颈癌中的应用越来越多,对于因免疫检查点抑制剂而产生皮肤毒性的患者,应更加注意排除皮肤转移。2. 转移机制:子宫颈鳞癌皮肤转移的机制目前尚不清楚。恶性肿瘤皮肤转移可能出现在其淋巴结区域,如前列腺癌腹股沟淋巴结转移后出现下腹部、阴囊和阴茎的皮肤转移 [ 8 ] ;子宫颈鳞癌腹股沟淋巴结转移后出现外阴、大腿根部和下腹部皮肤转移 [ 9 ] 。而远距离皮肤转移,血行转移的解释可能更合理,癌细胞脱落后进入血液循环形成微小癌栓,在皮肤小血管内滞留,加上免疫功能低下,免疫活性细胞难以清除血液循环中的微小癌栓,致使其不断生长而形成皮肤结节样病灶。这可能与血液中肿瘤细胞的数量、肿瘤细胞与毛细血管的粘连性以及机体的免疫功能等因素有关。Pertzborn等 [ 10 ] 报道了子宫颈癌放置静脉导管部位的转移,进一步证实了血行转移的假设。3. 预后:子宫颈鳞癌皮肤转移是预后不良的标志,通常发生在肿瘤复发的情况下,从出现皮肤转移到死亡的平均时间为8.5个月 [ 11 ] 。子宫颈鳞癌皮肤转移患者常合并有其他器官的转移,需要基于复发性、转移性子宫颈癌的个体化治疗策略。对于多发病灶或不可切除病灶,给予包括放疗、化疗、靶向治疗、免疫治疗等的联合治疗;对于可切除的病灶,手术后联合放疗可延长生存时间 [ 3 ] 。当子宫颈鳞癌患者出现皮下结节或溃疡等细微体征时,应考虑皮肤转移的可能性,及时进行活检病理检查并选择合适的治疗方案,对于延长患者生存时间和改善生命质量至关重要。



 括红斑、结节、溃疡和糜烂,其中大多数是无症状的 [ 6 ] 。因此,其临床诊断具有挑战性,需要结合组织病理学、辅助检查和肿瘤病史才能作出诊断。皮肤转移性鳞癌一般不会影响表皮 [ 7 ] 。本例患者的病变主要位于表皮下方,与周围正常皮肤没有过渡移行。组织病理学检查方面,HE染色下的形态与原发病灶相似,显示出典型的鳞癌特征;免疫组化检测特异性鳞癌标志物,如CK5/6、p16、p63和p40呈(+)。随着免疫疗法在复发性和晚期子宫颈癌中的应用越来越多,对于因免疫检查点抑制剂而产生皮肤毒性的患者,应更加注意排除皮肤转移。
括红斑、结节、溃疡和糜烂,其中大多数是无症状的 [ 6 ] 。因此,其临床诊断具有挑战性,需要结合组织病理学、辅助检查和肿瘤病史才能作出诊断。皮肤转移性鳞癌一般不会影响表皮 [ 7 ] 。本例患者的病变主要位于表皮下方,与周围正常皮肤没有过渡移行。组织病理学检查方面,HE染色下的形态与原发病灶相似,显示出典型的鳞癌特征;免疫组化检测特异性鳞癌标志物,如CK5/6、p16、p63和p40呈(+)。随着免疫疗法在复发性和晚期子宫颈癌中的应用越来越多,对于因免疫检查点抑制剂而产生皮肤毒性的患者,应更加注意排除皮肤转移。


